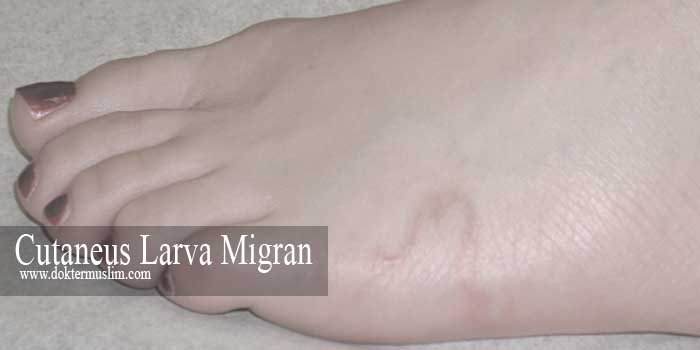
Cutaneus Larva Migran adalah penyakit kulit yang paling sering terjadi dalam dekade terakhir terutama di negara tropis. Cutaneus larva migran mempunyai manifestasi berupa terdapat lesi berkelok-kelok, gatal, dan eritem.
Cutaneus larva migran disebabkan oleh penetrasi dan migrasi dari larva parasit nematoda secara perkutaneus. Penyebab paling sering adalah Cacing Anchilostoma Brazilienze. Di Indonesia sendiri, penelitian tahun 2012 dimana ditemukan sekitar 15% kasus cutaneus larva Migran di kulon progo.
BAGAIMANA PATOFISIOLOGINYA?
Cutaneus larva migran dapat terjadi dimana melibatkan dari life cycle dari parasit dimana dimulai dari telur yang berasal dari feces binatang seperti kambing, sapi, kerbau yang kemudian bercampur di tanah. Apabila binatang tersebut terinfeksi cacing anchilostoma brazilienze, maka larva cacing akan berada di feces tersebut.
Dengan menggunakan protease, larva dari cacing akan berpenetrasi melalui folikel, fisura dan struktur kulit penderita. Setelah berpenetrasi melalui stratum korneum kulit, larva akan mengeluarkan kutikula alami mereka. Seringnya, proses migrasi awal ini membutuhkan waktu beberapa hari.
Didalam binatang, larva cutaneus larva migran dapat berpenetrasi ke dermis dan menyebar melalui pembuluh limfa dan vena menuju paru-paru. Disana mereka merusak alveolus dan bermigrasi ke trachea, yang kemudian menyebabkan pembengkakan. Didalam usus, larva ini berkembang secara seksual dengan baik dan telurnya akan dikeluarkan bersama feces tersebut.
Di dalam tubuh manusia, larva kekurangan collagenase yang dibutuhkan untuk penetrasi ke membran dasar dan tidak bisa menginfasi dermis. Meskipun tidak dapat menginvasi lebih dalam, tetapi pada manusia penetrasi sebatas stratum korneum masih dapat dilihat dengan khas dan mata telanjang. Penetrasi ini menimbulkan berkas berkelok-kelok dan rasa gatal. Rasa gatal ditimbulkan karena terjadi respon imunitas dari larva dan lingkungan sekitar.
APA YANG MENYEBABKAN CUTANEUS LARVA MIGRAN?
Penyebab dari cutaneus larva migran sendiri adalah parasit, yakni golongan hookworm. Cacing jenis anchilostoma brazilienze merupakan penyebab tersering. Cacing lainnya yang juga dapat menjadi penyebab diantaranya anchylostoma caninum. Uncinaria stenocephala, dan bonostomum phlebotomum. Berikut daftar cacing yang menjadi penyebab dari cutaneus larva migran.
| No | Parasit Penyebab |
| 1 | Ancylostoma braziliense |
| 2 | Ancylostoma caninum |
| 3 | Uncinaria stenocephala |
| 4 | Bunostomum phlebotomum |
| 5 | Necator americanus |
| 6 | Strongyloides stercoralis |
| 7 | Ancylostoma duodenale |
BAGAIMANA TANDA DAN GEJALANYA?
Seseorang yang mengalami infeksi cutaneus larva migran akan merasakan rasa tingkling dan prickling yakni berupa gatal dengan kesemutan dan rasa ditusuk-tusuk sekitar 30 menit setelah terjadi penetrasi larva. Pasien juga merasakan gatal yang intens, luka eritems (memerah), dan berkelok-kelok (serpigenosa). Biasanya didapat pada daerah beresiko yakni di lingkungan tropis dan area perkandangan.
Pada pasien, tanyakan juga kebiasaan pasien terkait kontak dengan tanah, feces binatang dan lumpur. Tanyakan juga dia tinggal di daerah tropis atau tidak. Tanyakan juga pekerjaannya. Pekerjaan seperti tukang kebun, dan petani sering sekali terjadi infeksi cutaneus larva migran, karena sering kontak dengan kotoran, tanah, lumpur dan yang becek-becek.
BAGAIMANA DESKRIPSI UJUD KELAINAN KULITNYA?
Ujud kelainan kulit dari cutaneus larva migran sangat khas. Dimana didapatkan :
“Di punggung tangan kanan terdapat papul eritem (kemerahan) disertai vesikel dengan bentuk serpigenosa (berkelok-kelok), sedikit meninggi, dengan panjang 4-5 cm, dan lebar 3 mm, jumlah satu, tepi irreguler”.
Pasien akan merasaakan gatal, dan kadang disertai vesikel dimana berisi cairan serosa. Lintasan dari kelok-keloknya dapat memanjang 1-2 cm setiap harinya. Gejala sistemik jarang sekali terlihat, tetapi dapat juga menimbulkan eosinofilia perifer, ditemukan infiltrat di paru karena migrasi cacingnya ke sana, dan peningkatan kadar Immunoglobulin E (IgE).
Lesi sering ditemukan pada ekstremitas bawah distal, baik di dorsal maupun di interdigiti. Kadang juga dapat ditemukan di sekitar anus, sekitar pantat, di tangan dan di lutut. Yang paling jarang ditemukan di kepala.
APA DIAGNOSIS BANDING DARI CUTANEUS LARVA MIGRAN?
Diagnosis dari cutaneus larva migran, di antaranya : dermatitis kontak alergi, myiasis migratory, dermatitis photoalergi, impetigo, dermatitis kontak iritan, cercarial dermatitis, scabies, tinea corporis, dan tinea pedis.
APA PEMERIKSAAN PENUNJANG YANG DISARANKAN?
Terdapat beberapa pemeriksaan penunjang yang dapat disarankan untuk menegakkan diagnosis dari cutaneus larva migran. Pemeriksaan tersebut sebenarnya tidak terlalu perlu karena dari klinis saja, kita dapat membedakan cutaneus larva migran atau bukan. Pemeriksaan penunjang tersebut diantaranya :
- Darah rutin: dalam darah rutin dapat di lihat eosinofilia perifer, dan kenaikan kadar IgE (Immunoglobulin E) dari pengukuran total immunoglobulin serum.
- Biopsi Kulit: Sebenarnya biopsi kulit tidak perlu dilakukan pada cutaneus Larva migran. Tetapi bila dilakukan maka harus dilakukan sekitar 1-2 cm dari ujung saluran berkelok-kelok. Jika tidak seperti itu, maka sering sekali tidak mendapatkan/tidak ditemukan hasil larvanya.
- Dermoscopy : dermoskopy dapat dilakukan untuk membantu mengkonfirmasi diagnosis ataupun perkembangan dari pengobatan. Dengan pemeriksaan ini dapat ditemukan struktur oval, dengan tepi kuning dan tengah berwarna coklat yang merepresentasikan tubuh dari larva.
- Histology : pemeriksaan histologi yakni dengan biopsi dapat dilihat untuk melihat larva di dermoepidermal junction ataukah di dermis superficial. Dapat juga dilihat vesikula intraepidermal dengan infiltrat inflamasi bercampur dengan eosinofil.
TATALAKSANA
Tujuan dari tatalaksana cutaneus larva migran adalah membunuh larva dan mengatasi gatal pada pasien. Obat yang sering dipakai adalah : Thiabendazol atau albendazol. Yang terpenting dari tatalaksana ini adalah, edukasi kepada pasien. Pasien di edukasikan untuk :
- Modifikasi gaya hidup dengan menggunakan alas kaki dan sarung tangan pada saat beraktifitas yang membutuhkan kontak dengan tanah seperti bertani dan berkebun.
- Terapi farmakologi dengan : tiabendazol 50 mg/kgBB/hari, 2 kali sehari, selama 2 hari atau Albendazol 400 mgsekali sehari, selama 3 hari.
- Untuk mengurangi gejala penderita, dapat dilakukan penyemprotan etil klorida pada lokasi lesi, tetapi hal ini tidak membunuh larvanya.
- Bila terjadi infeksi sekunder, dapat diterapi sesuai tatalaksana pioderma.
- Kebersihan diri tetap dijaga.
- Apabila 8 minggu tidak membaik, maka segeralah berkonsultasi ke dokter spesialis kulit dan kelamin.
Oleh : dr. M. Wiwid Santiko
Kudus, 1 Juli 2017



Makasih dok, membantu sekali..semuanya ada dan dibahas lengkap?
Terimakasih atas kunjungannya. Semoga bermanfaat.